Las lesiones
LAS LESIONES EN LA DANZA
Tipos, causas, tratamientos y prevención.
No es plato de buen gusto para nadie padecer una lesión, especialmente para aquéllos en los que su instrumento de trabajo es el cuerpo mismo como ocurre con la danza. Desde un punto de vista práctico, el bailarín de una compañía que por lesión está obligado a parar le está dejando su puesto a otro. Quizá este pensamiento sea la razón por la cual muchos bailarines aguantan el dolor de forma casi estoica en un mundo de danza que se está volviendo cada vez más competitivo.
Por Francisco Manzanera
Por este motivo cada vez más bailarines se preocupan por aprender cual es la mejor manera para cuidar su preciado instrumento en lo que se podría calificar como una”new wave” en la danza actual: la prevención de lesiones. Incluso los bailarines más afortunados, aquéllos que no han sufrido nunca lesión alguna, mismo éstos se interesan en la prevención, sabedores de que mismo si las lesiones son algo “normal” de la profesión hay muchas posibles formas para reducirlas en cantidad y en gravedad.
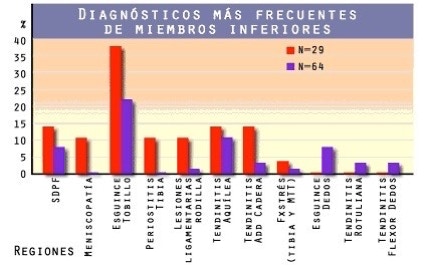
Si intentamos hacer una clasificación de las lesiones tipo que se producen por el ejercicio de la danza nos encontramos con que el número de lesiones que están en relación directa con la danza es escaso; tan sólo aquéllas que son consecuencia del trabajo “en dehors” y en extensión dorsal, el hallus valgus más conocidos como “juanetes” o la fractura del 5º metatarsiano merecen un puesto destacado. El resto, forman parte del triste “elenco” de lesiones (*) relacionadas con la práctica de cualquier actividad que sea denominada como de “alto rendimiento”.
Tipos de lesiones
Los tipos de lesiones van a venir determinados de acuerdo a las partes o estructuras corporales que se vean involucradas, pudiendo afectar al tejido óseo (fracturas y fracturas por stress) o al tejido blando (lesiones musculares y articulares que incluyen no sólo la parte ósea de la articulación sino también las estructuras de la articulación misma: cápsula, ligamentos, sinovial, meniscos, discos intervertebrales, etc.) siendo afortunadamente estas últimas la principal causa de baja laboral.
Muchos estudios han demostrado que al menos el 50 por ciento de las lesiones ocurren en pie y tobillo (menos documentado es el hecho de ser lesiones que por lo general ocurren más de una vez). En otros se observa cómo las partes corporales más vulnerables a lesionarse en la danza son, la rodilla, la cadera y la columna lumbar, pero en la práctica se observan casi con la misma asiduidad que las que se producen en la parte superior del cuerpo incluyendo cabeza y cuello. Es importante comprender bien que un músculo que sea solicitado para trabajar de manera constante se atrofia. El trabajo constante impide la correcta vascularización estrechando los vasos sanguíneos con lo que el músculo se fibrosa y degenera hacia lo conjuntivo (estático). Como los músculos no están hechos para una función estática la persona siente una fatiga constante con contracciones y dolores en las inserciones musculares (tendinitis y periostitis) estando en realidad atrofiados por un exceso de trabajo y no por debilidad.
El trabajo de cara a devolver a los músculos su función dinámica se verá recompensado con la disminución del dolor y la notable mejora en la troficidad muscular sea cual sea el nivel del desequilibrio. Pero más interesante que la clasificación de las lesiones es el interés por el origen, el remedio y sobre todo la prevención.
Origen de la lesión
El origen de la lesión salvo cuando la naturaleza de ésta es de tipo traumático viene determinado de una parte por las condiciones anatómicas presentes de otra, por el conocimiento y cultivo de la técnica.
En las lesiones de origen traumático pueden darse circunstancias o factores ajenos al bailarín que favorezcan o aumenten las posibilidades de lesión como pueden ser el suelo, el calzado, la temperatura, la repetición reiterativa del movimiento, la fatiga…éstas no hacen más que agravar las compensaciones mecánicas negativas ya presentes, pero sirven en todo caso como justificante en el grupo para que se produzca la reclamación colectiva necesaria con el fin de conseguir el cambio o la mejora y evitar así nuevas incidencias.
La causa o causas de lesión pueden no ser evidentes excepto ante una observación y examen meticuloso y detallado. Gran parte de los bailarines no presentan de forma natural las condiciones anatómicas necesarias como para bailar. Es de gran importancia que los maestros tengan en cuenta las características físicas de cada alumno sobre todo en edad temprana ya que puede haber limitaciones físicas y restricciones que pueden impedirle el desarrollo de una técnica perfecta.
La falta de conocimiento de la técnica por su parte puede que no plantee grandes problemas a aquéllos en los que las condiciones físicas sean la ideales pero para aquellos que no lo son, la lesión puede permanecer latente durante largo tiempo intercalándose periodos de dolor intenso con periodos de malestar controlado lo cual termina por convertirse en una lesión crónica.
También debe ser contemplado junto con lo anteriormente expuesto el hecho de que no aplicar la técnica de la forma correcta es también causa de lesión. Es corriente encontrar bailarines que descuidan su posición durante la clase: ninguno de entre nosotros trabaja con la misma intensidad de forma bilateral, existe siempre un sentido de movimiento facilitado y otro restringido que es justamente, el que merece más atención a la hora de la ejecución del ejercicio. Los bailarines deberán hacer uso de todos sus conocimientos aplicándolos a su potencial físico pero nunca deberán llegar más allá de sus límites.
Tratamiento
El tratamiento viene condicionado por el factor desencadenante de la lesión y está orientado siempre y en todo momento a conseguir una rápida recuperación. Desafortunadamente la gran mayoría de los bailarines es atendido por los servicios sanitarios como si de un individuo normal se tratara no siendo remitidos a especialistas en medicina deportiva, lo cual constituye un grave error de cara a la recuperación.
Así, ante lesiones tan frecuentes como un esguince de tobillo les suelen administrar yesos automáticamente a diestro y siniestro, en ocasiones sin haber bajado el edema y la inflamación, vendajes no funcionales consistentes en momificar el tobillo con una venda elástica que no proporciona ninguna sujeción, tratamiento de 15-20 días mecánicamente... Según Baños, L. (2000), el tratamiento ortopédico clásico anteriormente descrito, tiene una serie de repercusiones negativas para el afectado tales como que:
•Favorece y agrava el edema.
•Provoca una importante rigidez articular.
•Provoca una atrofia muscular y una importante afectación del control neuromotriz y propioceptivo.
•Favorece la formación de adherencias en la cicatrización capsuloligamentosa, que limitan la amplitud articular y provocan dolor a la movilización y carga.
•Inmoviliza la articulación con los desajustes mecánicos provocados en el esguince, de forma que los refuerza en el paso del tiempo y favorece que se perpetúen por la formación de adherencias.
Otros estudios científicos de Klein y Col. han concluido con una reflexión común: la inmovilización fue tomada como causa de los pobres resultados en el tratamiento de los esguinces de tobillo (Leanderson, J. & Cols., 1996).
¿Qué se debe hacer entonces ante una situación de emergencia como ocurría con el anteriormente citado esguince de tobillo? En primer lugar habrá que cerciorarse de la integridad de todos y cada uno de los componentes de la articulación con el fin de descartar fracturas. Una vez seguros de que articulación conserva su integridad se empezará inmediatamente el tratamiento con lo que los americanos gustan denominar “RICE” (rest, ice, compression, elevation) o traducido al español: reposo, hielo, compresión y elevación.
Veamos una por una cada fase:
• Reposo: El reposo es necesario. Evitar al máximo actividades que puedan causar dolor o inflamación. Los ejercicios de movilidad activa quedan aplazados hasta la desaparición del dolor con el fin de evitar o aumentar la posibilidad de recaída. Si se podrán realizar de forma pasiva por el terapeuta.
• Hielo: El hielo es el más efectivo, seguro y barato método de ayuda en lesiones traumáticas. La aplicación de hielo disminuye la sensación de dolor, así como la afluencia de sangre en la zona. Igualmente efectivo contra la inflamación se recomienda aplicar hielo lo antes posible y en las siguientes 48 a 72 horas en intervalos de 2 horas. Asegúrate de proteger bien tu piel del contacto directo con el hielo y evita que la aplicación sobrepase los 15 minutos.
• Compresión: Con el fin de evitar y reducir el derrame interno es conveniente practicar un vendaje compresivo de la zona teniendo sumo cuidado de no aplicar demasiada presión al realizarlo. Será conveniente la sustitución del vendaje cada 12 horas con el fin de movilizar el excedente de líquidos producidos por la inflamación.
• Elevación: La elevación del miembro afectado reduce la inflamación favoreciendo el retorno venoso y con ello la eliminación de productos de desecho consecuencia del derrame.
Tras estas primeras 48 a 72 horas se comenzará el trabajo de drenaje manual y se cambiará el vendaje compresivo por un vendaje funcional con el fin de bloquear la articulación exclusivamente en la dirección en la cual se produjo la lesión. Una semana más tarde con la inflamación casi inexistente y sin dolor se podrá empezar el trabajo propioceptivo orientado a recuperar la cápsula y los ligamentos dejando para la fase final el trabajo muscular y la reeducación específica para la danza. En total, y para un esguince de 2º grado podría bastar con 15 días dependiendo siempre de la evolución de la lesión y aún así habremos ganado todo el tiempo de inmovilización que propone el tratamiento clásico ortopédico.
Con respecto a la ingesta de antiinflamatorios y analgésicos con el fin de acelerar el proceso de recuperación, se observa que debido a que los bailarines sufren frecuentemente dolor y dada la exigencia y motivación personal del bailarín profesional, es frecuente que se consuman, sin asesoramiento médico, grandes dosis de analgésicos. Esta costumbre, arraigada en bailarines y deportistas profesionales, tiene potencialmente consecuencias. Si el analgésico es efectivo y elimina parcial o totalmente el dolor, la consulta a su médico puede retrasarse y con ello, el diagnóstico y el tratamiento final de su afección. A su vez, la automedicación indiscriminada, errática y no regulada, predispone a sufrir los efectos colaterales indeseables de los medicamentos, razón por la cual se desaconseja cualquier intento de automedicación reservando la decisión al médico especialista.
Prevención
En el apartado de prevención volveremos a fijarnos muy de cerca en lo anteriormente expuesto en el apartado orígenes de la lesión. Tal y como se había comentado, mismo en las lesiones traumáticas existía ya en el bailarín el factor desencadenante bajo forma de desequilibrio: un pie con tendencia a la supinación presentará muchas más posibilidades de sufrir un esguince lateral externo que un pie plano. Y son éstos desequilibrios funcionales los que van mostrar al terapeuta las potenciales zonas de lesión. El examen visual del sujeto revelará todas las asimetrías, tensiones o limitaciones de las que dependerá la capacidad del bailarín para aplicar correctamente la técnica: escápulas aladas, piernas arqueadas, escoliosis, juanetes, pie valgo, rodillas en hiperextensión, lordosis lumbar excesiva…las cuales serán más tarde corroboradas durante el examen dinámico articular.
Una vez confeccionado el patrón postural adoptado por el artista se puede empezar con la prevención y el primer paso es darle a conocer las conclusiones obtenidas tras el examen visual y dinámico. El bailarín ha de conocer y comprender la línea de trabajo que se va a diseñar con el fin de que sea aplicada lo más correctamente posible y ésta, debe estar estrechamente relacionada con la técnica de ballet, de ahí la importancia de contar con terapeutas especializados en danza.
El trabajo ha de ser lento y cuidadoso, sin forzar, respetando al máximo la fisiología muscular y articular, será realizado en series cortas de entre 8 y 10 repeticiones y contará siempre y en todo momento con la asistencia del terapeuta que velará por la correcta posición del cuerpo durante la realización del ejercicio corrigiendo aquéllos aspectos que considere necesario.
La estrategia diseñada tendrá como objetivo el reencuentro con el cuerpo, el control del movimiento y el despertar del letargo artístico en el que se encontraba sumido preocupado más por su incapacidad para resolver el problema que por la evolución de su expresión artística.
(*) Lesiones específicas.
• Esguince del ligamento lateral externo del tobillo
• Rotura del ligamento lateral externo del tobillo
• Esguince del ligamento lateral interno del tobillo
• Esguinces crónicos de los ligamentos lateral y medial del tobillo
• Esguince capsular anterior del tobillo
• Fractura del maléolo externo
• Fractura del maléolo medial
• Fractura osteocondral de la cápsula astraglina
• Tendinitis del tendón de Aquiles
• Rotura del tendón de Aquiles
• Bursitis del tendón de Aquiles
• Hueso trígono y tubérculo posterior del astrágalo agrandado
• Tendinitis y tenosinovitis del flexor largo propio del dedo gordo
• Tendinitis y tenosinovitis del flexor largo propio del dedo gordo
• Tendinitis del extensor largo propio del dedo gordo
• Fracturas por sobrecarga de los metatarsianos
• Osteocondritis de la cabeza del 2do o del 3er metatarsianos
• Distensión de la fascia plantar
• Distensiones capsulares de la 1ª articulación metatarsofalángica
• Sesamoiditis
• Hallux valgus y juanetes
• Hallux rigidus
• Uña incarnata
• Callos y durezas
• Espolones varios, áreas de calcificación, etc.
• Fracturas por sobrecarga del peroné
• Fracturas por sobrecarga de la tibia
• Desgarros de los músculos de la pantorrilla
• Dolor en la parte anterior de la rodilla
• Distensiones capsulares de la rodilla
• Lesión del ligamento lateral interno de la rodilla
• Lesión del ligamento lateral externo de la rodilla
• Lesiones de los ligamentos cruzados de la rodilla
• Afectación del menisco interno de la rodilla
• Afectación del menisco externo de la rodilla
• Roturas del tendón del cuádriceps, del tendón rotuliano y fractura de la rótula
• Distensiones y desgarros del músculo cuádriceps
• Distensiones y desgarros de los músculos aductores
• Distensiones inguinales
• Distensiones y desgarros de los músculos isquiotibiales
• Resalte de la cadera
• Bursitis glútea
• Dolor de nalgas
• Distensiones y luxaciones sacroilíacas
• Dolor en la región sacroilíaca
• Afectación del ligamento interespinoso
• Sobrecarga de las carillas articulares
• Prolapso discal lumbar
• Fracturas por sobrecarga de las vértebras lumbares
• Dolor en la zona vertebral dorsal y superior
• Tortícolis aguda
• Problemas del hombro y el brazo
Por Francisco Manzanera Aparicio
Osteópata Diplomado
C/Montera,34 3º PTA 8. 28013 Madrid.
Fisura
Es una "fractura incompleta" cuyos fragmentos no se separan; el hueso no llega a romperse por completo. Es la alteración leve de la morfología, pero se mantiene la continuidad ósea.
Fractura. Es la pérdida de la morfología ósea (pérdida de continuidad), de origen traumático, es la rotura de un hueso. Son frecuentes en personas de edad avanzada; los cambios degenerativos de la osteoporosis favorecen las fracturas, por ejemplo, del cuello femoral. Si existe fractura, hay imposibilidad de realizar movimientos con el miembro fracturado, hay deformidad y amoratamiento de la zona lesionada, hay dolor intenso.
Pueden ser simples (sin desplazamiento), o complicadas (el hueso se desplaza levemente sin llegar a romper la piel). Pueden ser cerradas o abiertas
Fractura cerrada. La piel que cubre el hueso permanece intacta y se caracteriza por la hinchazón y el cambio de forma.
Fractura abierta o expuesta. El hueso asoma al exterior a través de los tejidos profundos y la piel, o bien existe una herida sobre el foco de fractura que posibilita la comunicación del hueso lesionado con el exterior. Las fracturas abiertas son más graves y complicadas que las cerradas, teniendo en cuenta el peligro de infección y la probabilidad de que sean acompañadas de hemorragias severas y fragmentos de huesos rotos en la herida.
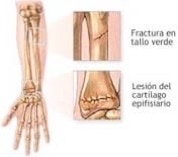
Fractura en tallo verde. Fractura incompleta que se suele producir en los niños debido a que tienen los huesos flexibles.
Fractura conminuta. Fractura que rompe el hueso en muchos fragmentos; son típicas de los aplastamientos y son las más peligrosas.
Lesiones óseas
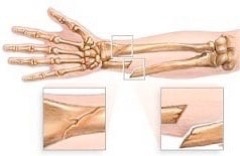
Fractura de Colle. Al caer una persona casi siempre tiende a extender la mano para amortiguar la fuerza de la caída contra el piso. Esto puede causar la fractura del hueso del antebrazo (radio) justo por encima de la muñeca, se conoce como la fractura de Colle.
Las fracturas de Colle son muy comunes en los adultos, especialmente en ancianos que sufren fractura de huesos debido a la osteoporosis, enfermedad que causa debilidad ósea.
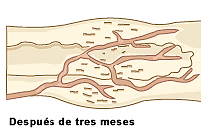
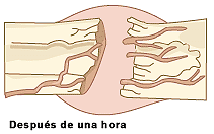
Reconstitución de una fractura
Cualquier hueso es capaz de soldarse siempre que se tomen las medidas adecuadas. Si se deja pasar una fractura sin recurrir al médico, sucede que el hueso se suelda mal y queda torcido de por vida. Solo si las partes rotas están perfectamente alineadas -como muestra la secuencia- una junto a la otra, los huesos se soldarán debidamente. Es necesario mantener inmóvil el área afectada y así lograr una buena soldadura de huesos.

Fractura conminuta
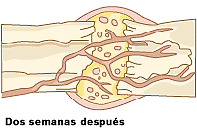
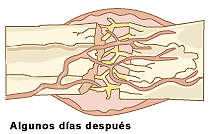
.Fractura cerrada Fractura expuesta
Luxación. O dislocación.
Una luxación se produce cuando al aplicar una fuerza extrema sobre un ligamento se separan los extremos de dos huesos conectados; es el desplazamiento patológico de los huesos que forman una articulación. Las superficies articulares dejan de estar enfrentadas, por lesión de los medios de unión articulares. Una luxación parcial o incompleta se llama subluxación. Casi todas las articulaciones del esqueleto se pueden luxar, pero algunas lo hacen con más frecuencia: mandíbula (al bostezar o forzar la apertura de la boca), hombro (movimientos forzados al hacer deporte, caídas sobre el hombro), codo (caídas con el miembro superior), interfalángicas, cadera (caídas de personas de edad avanzada), rodilla (en accidentes, por traumatismo directo). La luxación de hombro es la más frecuente.
Lesiones articulares
Lesiones en los ligamentos. Si bien los ligamentos puede inflamarse, las lesiones más frecuentes son las traumáticas: la articulación recibe una fuerza que excede los límites impuestos por sus medios de unión.
Esguince. Es la distensión violenta de una articulación. Los esguinces del tobillo resultan del desplazamiento hacia adentro o hacia afuera del pie, distendiendo o rompiendo los ligamentos de la cara interna o externa del tobillo.
Un movimiento violento o un choque brusco puede producir la distensión o el desgarramiento de los tendones y músculos que unen los huesos. Se acompaña de un fuerte dolor y los movimientos se realizan con dificultad. El ejemplo típico es el esguince de tobillo, y el más común es por inversión brusca del pie, dañando los medios de unión laterales externos del tobillo.
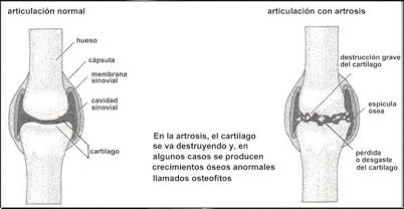
Lesiones en el cartílago. En general, todas las estructuras articulares pueden afectarse por mecanismos directos o indirectos. Además, la articulación es una estructura muy susceptible a ciertas enfermedades como son la artrosis, entre otras.
La artrosis es un proceso degenerativo que sufren las articulaciones, de forma especial las que soportan peso (rodillas, caderas, columna vertebral, manos ). La lesión se encuentra en el cartílago, el cual cubre los extremos de los huesos de una articulación.
Lesiones en el cartílago. En general, todas las estructuras articulares pueden afectarse por mecanismos directos o indirectos. Además, la articulación es una estructura muy susceptible a ciertas enfermedades como son la artrosis, entre otras.
La artrosis es un proceso degenerativo que sufren las articulaciones, de forma especial las que soportan peso (rodillas, caderas, columna vertebral, manos ). La lesión se encuentra en el cartílago , el cual cubre los extremos de los huesos de una articulación.
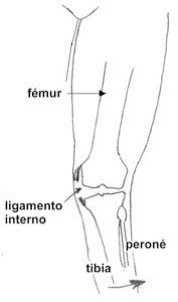
Ruptura del ligamento interno de la rodilla
Lesiones musculares
Sensibilidad o fatiga. La fatiga es debida a la acumulación de ácidos residuales, en su mayor parte, ácido láctico, que disminuye la capacidad de respuesta (contracción) del músculo. De acuerdo al grado de fatiga, el músculo puede hasta no responder a los estímulos.
Esto se debe a una incorrecta respiración que hace que la cantidad de oxígeno que necesita el músculo para trabajar, sea insuficiente.
Dolor o mialgia. Durante un ejercicio muscular agotador, puede producirse dolor inflamación y endurecimiento muscular. El dolor se produce normalmente durante el ejercicio, mientras que la inflamación y la dureza aparecen después, y es debido a la acumulación de ácidos residuales que irritan los órganos receptores del dolor localizados en el músculo.
Calambre. Es una contracción brusca y espasmódica del músculo, que casi siempre produce dolor. (espasmo: contracción rápida e involuntaria). Puede producirse por
- excesivo trabajo del músculo y su fatiga por acumulación de desechos
- reducción del cloruro de sodio corporal
- disminución de potasio
- insuficiente flujo sanguíneo
Se alivia estirando suavemente el músculo para relajarlo, y comprimiéndolo con firmeza, mientras se lo masajea con suavidad.
Contractura. Es la contracción localizada y duradera de un músculo, que produce diferentes grados de dolor; puede palparse el músculo endurecido. Se contracturan con facilidad los músculos occipitales y cervicales. El reposo y el calor favorecen la recuperación de la lesión. La contractura es una protección natural contra los desgarros.
Desgarro. En la forma leve no hay pérdida de continuidad del músculo y se expresa mediante un "tirón".
moderada se produce una desorganización de las fibras musculares.
grave hay ruptura de todo el músculo con la imposibilidad de realizar movimiento.
El tratamiento es reposo, pudiéndose aplicar calor para aumentar el flujo sanguíneo y traer nutrientes, oxígeno, etc. a la zona afectada.
Contusión. Es una lesión traumática producida por choque o aplastamiento, sin que la integridad de la epidermis pierda solución de continuidad. Los grados de la contusión son.
........moretón es un derrame sanguíneo.
........hematoma es el derrame por ruptura de pequeños vasos sanguíneos arteriales y venosos, mayores que ........los capilares.
........herida contusa es una contusión abierta. En un primer tiempo la piel ha resistido el trauma, pero al ser éste ........muy intenso y vencer la elasticidad de la piel, ocasiona una herida generalmente acompañada de ........hemorragia es la salida de sangre de los vasos, como consecuencia de la rotura de los mismos.
Tendinitis.
Es la inflamación de un tendón y puede ser producida por
- ejercicios intensos que provocan stress sobre el tendón de inserción (un trabajo intenso de gemelos pone en ...apuros al tendón de Aquiles, que se inflama)
- musculatura poco extensible
- alteraciones biomecánicas
- traumatismo directamente recibido sobre el tendón
- enfermedades que debilitan los tendones
- calzado inadecuado
Se alivia con inmovilización, aplicando calor en el músculo, para que se relaje y para disminuir los síntomas de espasmo, y hielo, localizado en la zona del tendón para desinflamarlo.
Tenosinovitis. (teno: tendón, sinov: sinoviales, itis: inflamación). Es la inflamación de los tendones y sus sinoviales.
Ruptura de un tendón. Puede producirse por lesión directa (cortante) o lesión indirecta secundaria a la contracción del músculo correspondiente.
Bursitis
Es la inflamación de las bolsas serosas (bursas) que son las formaciones que lubrican el roce de los músculos entre sí y con los huesos. Las más importantes están en el hombro, el codo, la cadera, la rodilla y el tobillo.
© bibliodanza- ciudaddeladanza
